GENCAREVN.com – Tỷ lệ trẻ sơ sinh mắc các hội chứng di truyền ngày càng cao do đó xét nghiệm NIPT được rất nhiều mẹ bầu tin tưởng để sớm phát hiện những nguy cơ bệnh ở thai nhi.
Thế nào là xét nghiệm NIPT?
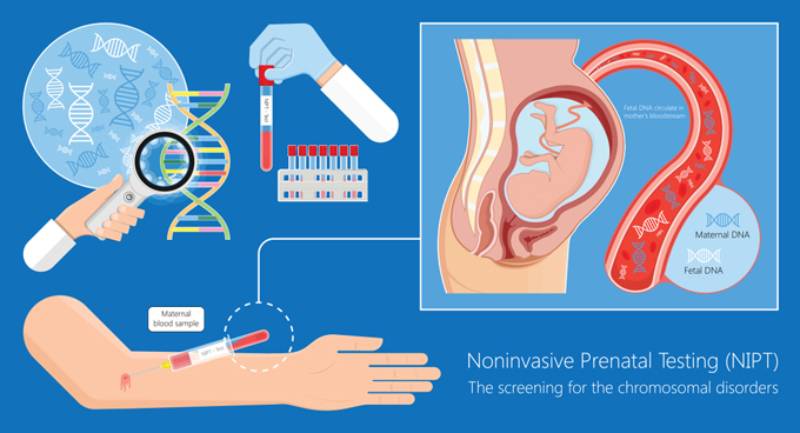
Xét nghiệm NIPT (NIPT – Non-Invasive Prenatal Test) là xét nghiệm trước sinh không xâm lấn, sử dụng máu tĩnh mạch mẹ để sàng lọc những bất thường dị tật di truyền ở thai nhi. Trong Quyết định số: 1807/QĐ-BYT ban hành ngày ngày 21 tháng 4 năm 2020, Bộ Y tế dã ra quyết định NIPT nên là xét nghiệm sàng lọc đầu tiên hoặc thay thế cho các xét nghiệm sàng lọc sinh hóa truyền thống tùy trường hợp.
Từ tuần thai thứ 9, các đoạn DNA của em bé sẽ bắt đầu giải phóng và truyền vào máu mẹ trong suốt thai kỳ thông qua nhau thai. Các đoạn DNA này không có tế bào, do đó được gọi là DNA tự do ngoại bào (cfDNA – Circulating free DNA). Việc phân tích cfDNA từ nhau thai giúp phát hiện sớm giới tính và các bất thường di truyền nhất định mà không gây hại cho thai nhi.
Xét nghiệm NIPT phát hiện được hội chứng di truyền nào?
Mẹ bầu làm xét nghiệm NIPT có thể phát hiện lên tới 112 hội chứng di truyền do các rối loạn nhiễm sắc thể. NIPT có độ nhạy và đặc hiệu rất cao với các hội chứng phổ biến bao gồm:
Các bất thường do rối loạn nhiễm sắc thể
– Hội chứng Down (trisomy 21, gây ra bởi một phụ nhiễm sắc thể 21): Hội chứng này là căn bệnh di truyền phổ biến nhất ở trẻ sơ sinh với tỉ lệ 1/7 trẻ. Những trẻ bị Down có ngoại hình đặc trưng như mũi tẹt, mắt xếch, đầu ngắn, bé, vai tròn, tai nhỏ,… Trẻ Down tiếp thu kém, khó hòa nhập xã hội và thường mắc các bệnh liên quan đến tim mạch,…
– Hội chứng Edwards (trisomy 18, gây ra bởi một phụ nhiễm sắc thể 18): Theo thống kê, cứ 3000 – 8000 trẻ sơ sinh thì có 1 bé sinh ra mắc hội chứng Edwards. Tuổi thọ của trẻ mắc hội chứng Edwards thường là dưới 1 tuổi. Tùy vào từng trường hợp cụ thể có thể sẽ có biểu hiện lâm sàng khác nhau nhưng vẫn có 1 số đặc điểm chung thường gặp như chậm phát triển trong tử cung, trương lực cơ tăng, chậm phát triển và khuyết tật trí tuệ nghiêm trọng.
– Hội chứng Patau (trisomy 13, gây ra bởi một phụ nhiễm sắc thể 13): tỷ lệ trẻ sơ sinh mắc Patau rơi vào khoảng 1/10.000. Tuổi thọ của trẻ bị bệnh thường dưới 1 tuổi. Cũng tương tự hội chứng Edwards, tùy vào tình trạng sức khỏe cụ thể sẽ có biểu hiện lâm sàng khác nhau. Nhưng vẫn có các đặc điểm chung gồm: bất thường về tim, não, thận; sứt môi và chẻ vòm hầu; khuyết tật phát triển và trí tuệ nghiêm trọng.
Phát hiện lệch bội về nhiễm sắc thể X và Nhiễm sắc thể Y (nhiễm sắc thể giới tính) liên quan đến các hội chứng:
– Hội chứng Turner: Hội chứng Turner là bệnh do mất 1 phần hay toàn thể nhiễm sắc thể giới tính X ở nữ giới. Hội chứng xảy ra với tỷ lệ 1-1,5% trường hợp mang thai, và cứ 2000 bé gái được sinh ra thì có 1 trẻ mắc bệnh. Biểu hiện lâm sàng của hội chứng Turner gồm dị tật về cấu trúc tim, chiều cao thấp, rối loạn chức năng chính của buồng trứng dẫn tới mất kinh nguyệt và vô sinh.
– Thể tam X: Thể tam X xuất hiện khi nhiễm sắc thể giới tính xuất hiện đột biến dẫn tới có 3 NST X thay vì 2 như bình thường. Hội chứng này xuất hiện với tỷ lệ khoảng 1/1000 trẻ sơ sinh còn sống. Thể tam X khó phân biệt bằng mắt thường như các dị tật bẩm sinh khác.
Biểu hiện lâm sàng của bệnh này gồm: cao hơn chiều cao trung bình; khó khăn khi tập nói, chậm phát triển ngôn ngữ; chậm phát triển kỹ năng vận động; khó khăn trong hành vi và cảm xúc; phát triển giới tính và khả năng sinh sản bình thường; bất thường hoặc suy giảm chức năng thận.
– Hội chứng Klinefelter: Bệnh này xuất hiện do sự đột biến thêm 1 X trong cặp NST giới tính XY. Cứ 500 bé trai ra đời có 1 trẻ mắc phải hội chứng này. Người mắc phải hội chứng này có nguy cơ ung thư vú cao gấp 20 lần người bình thường. Ngoài ra, dễ gặp phải các biến chứng về tâm thần, các bệnh nội tiết, loãng xương,…
– Hội chứng Jacobs: Đây là thể tam nhiễm 47 xuất hiện với tỷ lệ khoảng 1/840 trẻ sơ sinh nam. Jacobs là hội chứng khó phát hiện bởi không phải trường hợp nào cũng có biểu hiện bất thường. Những đặc điểm thường gặp của Jacobs gồm: khó khăn khi học nói, chậm phát triển ngôn ngữ; tăng nguy cơ tăng động giảm chú ý và các rối loạn phổ tự kỷ. Ngoài ra, có 1 số đặc điểm ngoại hình như tăng mỡ bụng, đầu to, răng lớn bất thường, bàn chân phẳng,…

Các hội chứng vi mất đoạn
– Hội chứng DiGeorge (mất đoạn 22q11.2): Hội chứng này xuất hiện do vi mất đoạn trên NST thường gặp nhất với tỷ lệ xuất hiện 1/68 trẻ dị tật bẩm sinh và khoảng 2,4% trường hợp chậm phát triển tâm thần trí tuệ. Người mắc hội chứng DiGeorge có những đặc điểm như: dị tật bẩm sinh tim, khuôn mặt có đặc điểm đặc trưng (tai thấp, mắt rộng, hàm nhỏ, hở môi trên), hở hàm ếch,… Hội chứng Digeorge có tỷ lệ mắc khá cao, con số thống kê cho thấy tỷ lệ mắc bệnh này là 1/4000 – 1/6000 trẻ. Trong khi đó, tỷ lệ mắc ở hội chứng Patau (Trisomy 13) là khoảng 1/10.000 trẻ sơ sinh, và tỷ lệ trẻ sơ sinh mắc hội chứng Digeorge gần như tương đương với tỷ lệ mắc của hội chứng Edward (1/5000 trẻ).
– Hội chứng Angelman/Prader-Willi (mất đoạn 15q11.2): Hai hội chứng này là 2 rối loạn lâm sàng khác biệt nhau nhưng lại có chung 1 cơ sở di truyền liên quan tới nhiều bất thường và chậm phát triển trí tuệ với tần suất khoảng 1:20.000. 70% nguyên nhân dẫn tới 2 hội chứng này do mất đoạn 15q11.2.
Bệnh có biểu hiện lâm sàng như đói, muốn ăn, béo phì, vẻ mặt luôn phấn khích, cười lớn, kém tập trung, ngủ ít,….
– Hội chứng Wolf-Hirschhorn
+ Hội chứng mất đoạn 1p36: Tần suất trẻ mắc hội chứng này khoảng 1:10.000 trẻ. Các đặc điểm của bệnh gồm: dị hình khuôn mặt đặc biệt, giảm trương lực cơ, chậm phát triển, thiểu năng trí tuệ, khiếm khuyết tim, chậm tăng trưởng trước sinh,…
+ Hội chứng 4p-Wolf-Hirschhorn: Bệnh này có tần suất khoảng 1:50.000 trẻ với các biểu hiện chính như khuôn mặt đặc trưng, thiểu năng trí tuệ, chậm tăng trưởng, co giật.
– Hội chứng Cri-du-chat: Hội chứng này còn được gọi là hội chứng mèo kêu, xuất hiện do mất đoạn ngắn NST 5. Trẻ mắc bệnh này thường có tiếng kêu the thé giống tiếng mèo, chậm phát triển trí tuệ, đầu nhỏ, trọng lượng sơ sinh thấp, trương lực cơ yếu, mặt đặc trưng (2 mắt xa nhau, tai thấp, hàm nhỏ và khuôn mặt tròn).
Số lượng hội chứng phát hiện được và độ chính xác của xét nghiệm thay đổi tùy theo rối loạn và gói xét nghiệm NIPT mẹ chọn.
Tính chính xác của xét nghiệm NIPT
So với 2 phương pháp sàng lọc sơ sinh truyền thống (Double Test, Triple Test) thì xét nghiệm NIPT có độ chính xác cao hơn hẳn (lên tới 99,98%). Tuy nhiên, NIPT chỉ là một xét nghiệm sàng lọc nên sẽ không đưa ra câu trả lời khẳng định chắc chắn về việc thai nhi có bị bệnh di truyền hay không. Xét nghiệm NIPT chỉ có thể xác định rủi ro bất thường cao hay thấp trong một số điều kiện nhất định là tăng hay giảm NST.
Trong một số trường hợp, kết quả NIPT cho thấy tăng nguy cơ bất thường di truyền khi thai nhi thực sự không bị ảnh hưởng (dương tính giả) hoặc kết quả cho thấy giảm nguy cơ bất thường di truyền khi thai nhi thực sự bị ảnh hưởng (âm tính giả). Vì NIPT phân tích cả cfDNA của thai nhi và mẹ, nên xét nghiệm có thể phát hiện ra tình trạng di truyền ở người mẹ.
Điều kiện để có thể xác định các bất thường nhiễm sắc thể của thai nhi là phải có đủ lượng hỗn hợp cfDNA của thai nhi trong máu của người mẹ. Chính vì thế, xét nghiệm NIPT sẽ thường được tiến hành vào tuần thứ 9 của thai kỳ (để đảm bảo tỷ lệ cfDNA thai nhi trên 4%).
Tỷ lệ cfDNA của thai nhi thấp có thể dẫn đến việc không thể thực hiện xét nghiệm hoặc đưa ra kết quả âm tính giả. Lý do tỷ lệ cfDNA của thai nhi thấp có thể do xét nghiệm NIPT quá sớm trong thai kỳ, lỗi lấy mẫu, tình trạng béo phì của mẹ, kỹ thuật của nhân viên xét nghiệm hoặc tình trạng bất thường ở thai nhi.
Xét nghiệm NIPT phân tích cfDNA của thai nhi để xác định nhiễm sắc thể có bị thiếu hoặc trùng lặp hay không. Phương pháp phổ biến nhất là đếm tất cả các đoạn cfDNA (cả thai nhi và mẹ).
– Nếu tỷ lệ phần trăm cfDNA từ mỗi nhiễm sắc thể bình thường, thì thai nhi sẽ giảm nguy cơ mắc bệnh nhiễm sắc thể (kết quả xét nghiệm âm tính).
– Nếu tỷ lệ phần trăm cfDNA từ một nhiễm sắc thể cụ thể nhiều hoặc ít hơn bình thường, thì thai nhi có khả năng gặp tình trạng trisomy hoặc một số hội chứng liên quan đến thiếu hoặc mất đoạn Nhiễm sắc thể (kết quả xét nghiệm dương tính).
Khi bà bầu nhận được một kết quả sàng lọc dương tính, các xét nghiệm khác cần được tiến hành để xác nhận kết quả. Căn cứ vào tình trạng bệnh, các bác sĩ sẽ có phác đồ điều trị và can thiệp kịp thời.
Địa chỉ uy tín làm xét nghiệm trước sinh không xâm lấn NIPT
Tại Hà Nội, GENCARE tự hào là đơn vị xét nghiệm hàng đầu, cung cấp các dịch vụ xét nghiệm sàng lọc trước sinh không xâm lấn NIPT được nhiều bệnh viện lớn chuyển hướng về. GENCARE đã nhận được sự tin tưởng của hơn 100.000 khách hàng trên khắp cả nước.

Khi xét nghiệm tại Gencare, thai phụ sẽ nhận được kết quả sàng lọc trước sinh chính xác, được tư vấn về tình trạng sức khỏe, vấn đề di truyền bởi đội ngũ chuyên gia nhiều kinh nghiệm.
Quyết định sàng lọc NIPT là một quyết định cá nhân, vì vậy thai phụ nên dành thời gian để xác định điều gì là tốt nhất cho mình đồng thời liên hệ tới trung tâm xét nghiệm để nhận tư vấn kĩ càng.
Xem thêm: Các gói xét nghiệm NIPT
Nguồn: Báo sức khỏe và đời sống
——
TRUNG TÂM XÉT NGHIỆM GENCARE
☎️ Hotline: 0971.883.288
🚑 Hệ thống lấy mẫu tại nhà trên toàn quốc
🌐 Website: www.gencarevn.com
🔗 Fanpage: fb.com/gencarevn
🏢 Địa chỉ: Số 31 Ngõ 18 Đường Nguyễn Cơ Thạch, Nam Từ Liêm, Hà Nội


